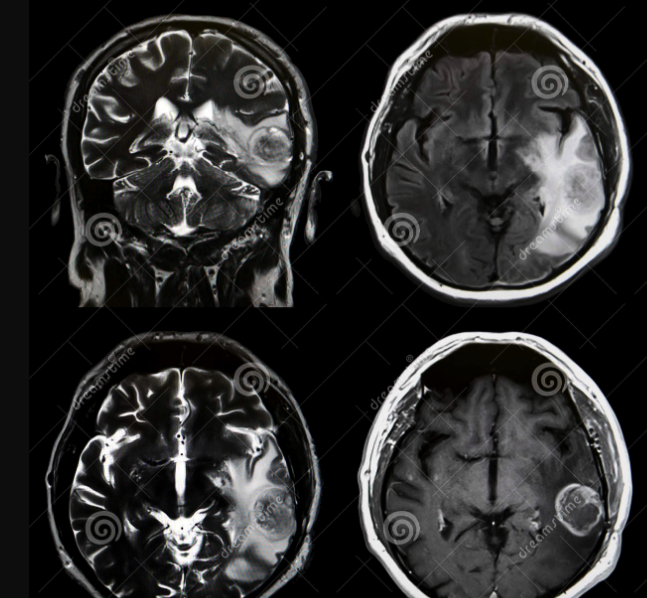
13 Ιαν Όγκοι γεφυροπαρεγκεφαλικής γωνίας
Ως γεφυροπαρεγκεφαλική γωνία ορίζεται ένας τριγωνικός χώρος που αφορίζεται μεταξύ της γέφυρας της παρεγκεφαλίδας και του σκηνιδίου της παρεγκεφαλίδας. Η περιοχή αυτή περιέχει σημαντικές νευρικές και αγγειακές δομές , οι οποίες είναι υπεύθυνες για την κλινική εικόνα των ασθενών με παθολογία στη γεφυροπαρεγκεφαλική γωνία. Οι χωροκατακτητικές εξεργασίες που αναπτύσσονται στη συγκεκριμένη περιοχή αντιπροσωπεύουν το 5-10% του συνόλου των ενδοκρανιακών νεοπλασμάτων. Ο πιο συχνός όγκος που αναπτύσσεται στη γεφυροπαρεγκεφαλική γωνία είναι το ακουστικό νευρίνωμα, σε ποσοστό 80-90% Στη διαφορική διάγνωση περιλαμβάνονται τα μηνιγγιώματα που αποτελούν το 5-10%, οι επιδερμοειδείς / δερμοειδείς κύστεις (5-7%) , καθώς και νευρινώματα άλλων εγκεφαλικών συζυγιών όπως του τριδύμου, του προσωπικού ή των κατώτερων συζυγιών. Άλλοι όγκοι που μπορεί σπανιότερα να εμφανιστούν στη περιοχή είναι οι μεταστάσεις, οι αραχνοειδείς κύστεις, το χολοστεάτωμα, ανευρύσματα, αλλά και εξεργασίες που εξορμώνται από δομές του γειτνιάζουν και επεκτείνονται στη γεφυροπαρεγκεφαλική γωνία. Τέτοια νεοπλάσματα είναι τα γλοιώματα του εγκεφαλικού στελέχους ή της παρεγκεφαλίδας, όγκοι της 4ης κοιλίας, τα θηλώματα του χοριοειδούς πλέγματος και πρωτοπαθείς εξεργασίες του κροταφικού οστού. Η κλινική εικόνα έχει άμεση σχέση με το μέγεθος της βλάβης. Περιλαμβάνει συμπτώματα και σημεία από τη 5η, 6η, 7η εγκεφαλική συζυγία, την παρεγκεφαλίδα και σε προχωρημένο μέγεθος από το εγκεφαλικό στέλεχος και τις κατώτερες εγκεφαλικές συζυγίες. Η μαγνητική τομογραφία, η οποία αποτελεί τη μέθοδο εκλογής στη διαγνωστική προσέγγιση των όγκων αυτών, επιτρέπει την διάγνωση αυτών των βλαβών σε εξαιρετικά πρώιμα στάδια. Η χειρουργική προσπέλαση της συγκεκριμένης ανατομικής περιοχής για πολλά χρόνια συνδεότανμε υψηλά ποσοστά νοσηρότητας ( 74-84%) αλλά και θνητότητας και αυτό οφειλόταν τόσο στην τεχνική, όσο και στην αυξημένη συχνότητα εμφάνισης μετεγχειρητικών λοιμώξεων. Η αλματώδης όμως εξέλιξη της επιστήμης, η πρόοδος της τεχνολογίας και η εφαρμογή αυστηρών μέτρων αντισηψίας, ανέτρεψαν τα δεδομένα. Με την εισαγωγή του μικροσκοπίου και τη βελτίωση των αναισθησιολογικών φαρμάκων, μειώθηκαν σημαντικά οι διεγχειρητικές και μετεγχειρητικές επιπλοκές, ενώ ο διεγχειρητικός νευροφυσιολογικός έλεγχος, καθώς και η εφαρμογή νέων θεραπευτικών μεθόδων, όπως της ακτινοχειρουργικής, χάραξαν την πρωτοπορία στη θεραπευτική προσέγγιση της παθολογίας της περιοχής.
- ΑΚΟΥΣΤΙΚΟ ΝΕΥΡΙΝΩΜΑ
Πρόκειται για εξεργασίες που εξορμώνται από το έλυτρο του αιθουσαίου νεύρου. Αποτελεί την πιο συχνή μορφή εξεργασία που εντοπίζεται στη γεφυροπαρεγκεφαλική γωνία. Είναι καλοήθεις , βραδέως εξελισσόμενες νεοπλασίες, που απαντώνται με συχνότητα εμφάνισης 1 ανά 100.000 πληθυσμό. Με την πρόοδο όμως της τεχνολογίας και την εισαγωγή του μαγνητικού τομογράφου στην καθημερινή πράξη, η συχνότητα εμφάνισης διπλασιάστηκε. Στην σημερινή εποχή είναι εφικτή η ανίχνευση εξαιρετικά μικρών σε μέγεθος και ασυμπτωματικών όγκων, φέροντας στην επιφάνεια το δίλλημα της θεραπευτικής προσέγγισης. Συγκεκριμένα, ο ρυθμός ανάπτυξης του όγκου παίζει καθοριστικό ρόλο στην απόφαση της θεραπείας. Σύμφωνα με τη διεθνή βιβλιογραφία, η πιθανότητα αύξησης των διαστάσεων του όγκου υπολογίζεται μεταξύ 30-85%, ενώ ο ρυθμός ανάπτυξης κυμαίνεται μεταξύ 0,4-2,4 χιλιοστά ανά έτος. Ξεχωριστή οντότητα αποτελούν τα ακουστικά νευρινώματα που συναντάμαι στο πλαίσιο της Νευροϊνωμάτωσης τύπου 2. Πρόκειται για συγγενείς βλάβες, με γενετικό υπόστρωμα , που εκδηλώνονται με ετεροζυγωτία στο χρωμόσωμα 22 (22q) και ανεπάρκεια ενός κατασταλτικού ογκογονιδίου, γνωστού ως μερλίνη (merlin). Χαρακτηριστικά εκδηλώνονται σε μικρότερη ηλικία, ενώ παρουσιάζουν απροσδιόριστο ρυθμό ανάπτυξης, με τάση οι μικρότερης ηλικίας ασθενείς να εμφανίζουν ταχύτερο ρυθμό ανάπτυξης του όγκου. Η αμφοτερόπλευρη εντόπιση είναι παθογνωμική. Σε αυτές τις περιπτώσεις η διατήρηση της ακοής είναι απαραίτητη, καθώς η αμφοτερόπλευρη απώλεια της ακοής αποτελεί ακρωτηριαστική αναπηρία για τον ασθενή και για το λόγο αυτό συνιστάται η άμεση έναρξη μάθησης της νοηματικής γλώσσας. Εξαιρετικά σπάνια είναι τα κυστικά ακουστικά νευρινώματα. Αυτά συμπεριφέρονται πολύ πιο επιθετικά και προκαλούν ταχεία νευρολογική επιδείνωση. Πολλοί ισχυρίζονται ότι αυτού του είδους τα νευρινώματα συνοδεύονται από υψηλά ποσοστά νοσηρότητας και θνητότητας, ενώ συσχετίζονται με αυξημένη πιθανότητα απώλειας της ακοής όταν αντιμετωπίζονται χειρουργικά.
ΙΣΤΟΠΑΘΟΛΟΓΙΚΑ ΕΥΡΗΜΑΤΑ
Όπως προαναφέρθηκε είναι εξεργασίες που εξορμώνται από το έλυτρο του αιθουσαίου νεύρου και μάλιστα συνήθως του κάτω και λιγότερο συχνά του άνω αιθουσαίου νεύρου. Στην τυπική τους μορφή είναι σαφώς περιγεγραμμένοι όγκοι, που περιβάλλονται από κάψα, αναπτύσσονται αρχικά εντός του έσω ακουστικού πόρου και στη συνέχεια επεκτείνονται στη γεφυροπαρεγκεφαλική γωνία. Αυτός είναι και ο λόγος για τον οποίο απεικονιστικά έχουν χαρακτηριστικό σχήμα που μοιάζειμε «χωνάκι παγωτό». Ιστολογικά διακρίνονται δύο τύποι κυττάρων, τα Antoni A και τα Antoni B. Στην συντριπτική πλειοψηφία των νευρινωμάτων επικρατεί ο τύπος Antoni A, ενώ ο τύπος Antoni B υπερέχει στα κυστικά νευρινώματα.
ΚΛΙΝΙΚΗ ΕΙΚΟΝΑ
Το πρώτο εύρημα είναι νευροαισθητηριακού τύπου διαταραχή της ακοής. Σε πιο προχωρημένο στάδιο εμφανίζονται συμπτώματα που οφείλονται σε πιεστικά φαινόμενα επί του εγκεφαλικού στελέχους. Στην σημερινή εποχή λόγω της έγκαιρης διάγνωσης αυτά τα περιστατικά είναι εξαιρετικά σπάνια. Το πιο πρώιμο σημείο είναι η ετερόπλευρη απώλεια ακοής και παρατηρείται στο 85% των ασθενών. Χαρακτηριστικά αυτοί οι ασθενείς περιγράφουν ότι δυσκολεύονται να συνομιλήσουν τηλεφωνικά όταν κρατούν το ακουστικό από την πλευρά του προσβεβλημένου ωτός. Στην πλειοψηφία τους οι ασθενείς εμφανίζουν εμβοές σύστοιχα. Εμμένουσες εμβοές ωτών συνάδουν υπέρ ακουστικού νευρινώματος. Επίσης μπορεί να παρατηρηθούν προοδευτική αστάθεια και ζάλη. Συνήθη ευρήματα κατά την κλινική εξέταση του ασθενούς αποτελούν η αταξία βάδισης, ο νυσταγμός και το θετικό σημείο Romberg . Σπανιότερα , κεφαλαλγία, παραισθησίες στο πρόσωπο, πάρεση των μιμικών μυών του προσώπου και ινιδισμοί μπορεί να παρατηρηθούν σε πιο προχωρημένο στάδιο. Σημεία αυξημένης ενδοκράνιας πίεσης μπορεί να εμφανιστούν στις περιπτώσεις ανάπτυξης υδροκεφαλίας. Πλήρης ακουομετρικός και ακουολογικός έλεγχος επιβάλλεται στο πλαίσιο εκτίμησης αυτών των ασθενών.
ΔΙΑΓΝΩΣΗ
Η διαγνωστική προσπέλαση των ασθενών με υποψία ακουστικού νευρινώματος περιλαμβάνει πλήρη ακουολογικό και απεικονιστικό έλεγχο. Η απεικόνιση εκλογής είναι η μαγνητική τομογραφία εγκεφάλου (MRI). Η διενέργεια μαγνητικής τομογραφίας μετά χορήγηση παραμαγνητικής ουσίας, επιτρέπει όχι μόνο τη διάγνωση αλλά συχνά συμβάλλει και στη διαφορική διάγνωση από άλλες παθολογικές οντότητες της περιοχής. Το 70-80% των εξεργασιών που εντοπίζονται στη γεφυροπαρεγκεφαλική γωνία είναι ακουστικά νευρινώματα. Ακολουθούν τα μηνιγγιώματα και οι επιδερμοειδείς κύστεις. Εμφανίζονται ως ίσης έντασης σήματος βλάβες στις Τ1 ακολουθίες και υψηλής στις Τ2 ακολουθίες, ενώ ενισχύονται μετά τη χορήγηση της παραμαγνητικής ουσίας. Οι πληροφορίες που λαμβάνουμε από την μαγνητική τομογραφία, όπως το μέγεθος της εξεργασίας, το ενδοκαναλικό τμήμα και η επέκταση αυτής εντός της γεφυροπαρεγκεφαλικής γωνίας, είναι πολύτιμες για τον προγραμματισμό της θεραπευτικής αντιμετώπισης. Μία σχετικά μοντέρνα απεικονιστική μέθοδος, η οποία χρησιμοποιείται ολοένα και περισσότερο στη διαγνωστική προσέγγιση των όγκων γενικότερα, συμπεριλαμβανομένων και των όγκων της γεφυροπαρεγκεφαλικής γωνίας, είναι η μαγνητική φασματοσκοπία. Η φασματοσκοπία συμπληρώνει τη μαγνητική τομογραφία εγκεφάλου. Συμβάλλει σημαντικά στη διαφορική διάγνωση των ακουστικών νευρινωμάτων από τα μηνιγγιώματα ή άλλες εξεργασίες που απαντώνται στην περιοχή. Αν και η μέθοδος εκλογής είναι η μαγνητική τομογραφία, η αξονική τομογραφία εγκεφάλου (CT), μας δίνει πολύτιμες πληροφορίες όσον αφορά στις οστικές δομές, πληροφορίες που είναι εξαιρετικά σημαντικές στον καθορισμό του χειρουργικού πλάνου.
ΘΕΡΑΠΕΙΑ Η παρακολούθηση συγκαταλέγεται στις εναλλακτικές προσεγγίσεις ασθενών με διαγνωσθέν ακουστικό νευρίνωμα, κυρίως σε ασθενείς μεγάλης ηλικίας, ασυμπτωματικούς ή με ήπια συμπτωματολογία και μικρού μεγέθους όγκο. Η ηλικία, ο βαθμός διαταραχής της ακοής και το μέγεθος της εξεργασίας , είναι παράμετροι που παίζουν σημαντικό ρόλο στην απόφαση της περαιτέρω αντιμετώπισης. Η παρακολούθηση πραγματοποιείται με επαναλαμβανόμενες απεικονίσεις, με μαγνητική τομογραφία, ανά τακτά χρονικά διαστήματα. Η πρώτη απεικόνιση γίνεται ένα χρόνο μετά την διάγνωση, ώστε να προσδιοριστεί ο ρυθμός ανάπτυξης, ενώ ετήσιος επανέλεγχος συνιστάται για τα επόμενα 3-5 χρόνια. Ακολούθως ο επανέλεγχος πραγματοποιείται κάθε 2 χρόνια μέχρι τη συμπλήρωση δεκαετίας από την αρχική διάγνωση και εν συνεχεία μια φορά κάθε 5 χρόνια. Είναι γνωστό ότι, ασθενείς με ικανοποιητική ακοή τη στιγμή της διάγνωσης θα χάσουν την ακοή τους σε ποσοστό που ανέρχεται στο 50%, κατά την διάρκεια της παρακολούθησης. Στην πλειοψηφία των περιπτώσεων η προτεινόμενη θεραπεία είναι η χειρουργική. Η χειρουργική αντιμετώπιση περιλαμβάνει τρεις προσπελάσεις, την οπισθοσιγμοειδική, τη διαλαβυρινθική και την προσπέλαση του μέσου κρανιακού βόθρου. Η οπισθοσιγμοειδική ενδείκνυται σε μεγάλες βλάβες που εκτείνονται εκτός του έσω ακουστικού πόρου και επιτρέπει τον καλύτερο έλεγχο των εμπλεκόμενων εγκεφαλικών συζυγιών, ενώ διασφαλίζει την ακοή, εφόσον αυτή διατηρείται προεγχειρητικά. Η διαλαβυρινθική προσπέλαση αποφεύγεται στις περιπτώσεις στις οποίες στόχος είναι η διατήρηση της ακοής. Η προσπέλαση δια του μέσου κρανιακού βόθρου επιλέγεται σε ασθενείς με μικρού μεγέθους, ενδοκαναλικό όγκο. Δεν ενδείκνυται για ευμεγέθεις, εξωκαναλικούς όγκους που επεκτείνονται στην γεφυροπαρεγκεφαλική γωνία, γιατί δεν επιτρέπει ικανό έλεγχο τόσο της γεφυροπαρε-γκεφαλικής γωνίας, όσο και του εγκεφαλικού στελέχους. Με την συγκεκριμένη προσπέλαση το προσωπικό νεύρο διατρέχει υψηλό κίνδυνο κάκωσης. Εναλλακτική θεραπεία αποτελεί η στερεοτακτική ακτινοχειρουργική με ικανοποιητικά αποτελέσματα που αγγίζουν το 98%. Αποτελεί μια μοντέρνα θεραπευτική προσέγγιση που κερδίζει όλο και περισσότερο έδαφος στην αντιμετώπιση των όγκων. Στόχος της θεραπείας αυτής είναι ο έλεγχος ου όγκου, η διατήρηση της ακοής και η αποφυγή πάρεσης του προσωπικού. Οι επιπλοκές της στερεοτακτικής ακτινοχειρουργικής σχετίζονται με τη δόση της εφαρμοζόμενης ακτινοβολίας, καθώς και το μέγεθος του όγκου. Όγκοι διαμέτρου μικρότερης από 2,5-3 εκ έχουν ένδειξη για στερεοτακτική ακτινοχειρουργική, ενώ η προτεινόμενη δόση ακτινοβολίας είναι τα 12-13 Gy, με την οποία επιτυγχάνεται έλεγχος του όγκου, ενώ παράλληλα εξασφαλίζεται η καλή λειτουργία των εγκεφαλικών συζυγιών και κυρίως διασφαλίζεται η ακοή.
ΕΠΙΠΛΟΚΕΣ
Τρεις είναι κατά κύριο λόγο οι στόχοι της χειρουργικής θεραπείας των ασθενών με ακουστικό νευρίνωμα. Είναι η διατήρηση της ακοής εφόσον προϋπάρχει, η αποφυγή πάρεσης του προσωπικού νεύρου και βέβαια η εξαίρεση της εξεργασίας. Για τον ίδιο τον ασθενή πολλές φορές η διατήρηση της ακοής και της καλής λειτουργίας του προσωπικού είναι πολύ πιο σημαντικά, ακόμη και από την ολική εξαίρεση της βλάβης. Οι πιο συχνές επιπλοκές περιλαμβάνουν κάκωση του προσωπικού και του κοχλιακού νεύρου. Επίσης μπορεί να παρατηρηθεί διαφυγή εγκεφαλονωτιαίου υγρού σε ποσοστό 2-30% για την οποία μπορεί να απαιτηθεί τοποθέτηση μόνιμης παροχέτευσης εγκεφαλονωτιαίου υγρού. Αγγειακές κακώσεις επίσης, είτε με την μορφή της ισχαιμίας από τη χρήση της διαθερμίας ή της αιμορραγίας, σαν συνέπεια φλεβικού εμφράκτου. Η υδροκεφαλία αποτελεί επίσης επιπλοκή και απαντάται σε ποσοστό 3,7-43%. Η υδροκεφαλία μπορεί να είναι αποφρακτικού τύπου, λόγω πιεστικών φαινομένων επί της 4ης κοιλίας, ή επικοινωνούντος τύπου, λόγω αύξησης του λευκώματος του εγκεφαλονωτιαίου υγρού και παρακώλυσης της κυκλοφορίας. Τα ποσοστά υδροκεφαλίας μετά από στερεοτακτική ακτινοχειρουργική ανέρχονται στο 11%. Μία άλλη επιπλοκή, η οποία όμως επηρεάζει σημαντικά την ποιότητα ζωής των ασθενών, είναι η εμφάνιση κεφαλαλγίας (11-50%). Μεγαλύτερη πιθανότητα εμφάνισης κεφαλαλγίας παρουσιάζουν οι ασθενείς που αντιμετωπίστηκαν με οπισθοσιγμοειδική προσπέλαση και μάλιστα αυτοί που υποβλήθηκαν σε κρανιεκτομία.
ΠΡΟΓΝΩΣΗ Τα ακουστικά νευρινώματα είναι καλοήθεις όγκοι και για το λόγο αυτό η ολική εξαίρεση τους ισοδυναμεί με πλήρη ίαση. Υπολειμματική βλάβη σημαίνει υποτροπή και χρήζει περαιτέρω αντιμετώπισης, είτε με επανεπέμβαση ή με συμπληρωματική στερεοτακτική ακτινοχειρουργική. Πολλές φορές, είναι προτιμότερη και περισσότερο ανεκτή ακόμη και από τον ίδιο τον ασθενή, η παρουσία υπολειμματικής βλάβης από την εμφάνιση βαριάς, μόνιμης, μετεγχειρητικής αναπηρίας.
- ΜΗΝΙΓΓΙΩΜΑ ΓΕΦΥΡΟΠΑΡΕΓΚΕΦΑΛΙΔΙΚΗΣ ΓΩΝΙΑΣ
Το μηνιγγίωμα είναι η δεύτερη κατά σειρά συχνότητας βλάβη με εντόπιση στην γεφυροπαρεγκεφαλική γωνία. Η κλινική εικόνα είναι άμεσα συνυφασμένη με την τοπογραφία της βλάβης και συμπίπτει με την κλινική εικόνα των ασθενών με ακουστικό νευρίνωμα. Διαταραχές της ακοής, αιμωδίες ή άλγος προσώπου, πάρεση των μιμικών μυών του προσώπου, σπασμοί των μυών του προσώπου, κεφαλαλγία και παρεγκεφαλιδική σημειολογία μπορεί να παρατηρηθούν. Κλινικά η διαφορική διάγνωση του μηνιγγιώματος από το ακουστικό νευρίνωμα είναι αδύνατη και απαιτείται το αποτέλεσμα της ιστοπαθολογικής έκθεσης προς επιβεβαίωση. Παρόλα αυτά τα μηνιγγιώματα εκδηλώνονται πιο συχνά με πάρεση του προσωπικού νεύρου και άλγος, ενώ προκαλούν διαταραχή της ακοής σε πολύ όψιμο στάδιο. Απεικονιστικά η παρουσία επασβεστώσεων και η υπερτροφία του παρακείμενου οστού, συνηγορούν υπέρ του μηνιγγιώματος. Οποιοσδήποτε ιστολογικός τύπος μηνιγγιώματος μπορεί να αναπτυχθεί και στην περιοχή της γεφυροπαρεγκεφαλικής γωνίας. Η θεραπεία εκλογής είναι η χειρουργική εξαίρεση του όγκου, ενώ εναλλακτικά προτείνεται η στερεοτακτική ακτινοχειρουργική, ή η παρακολούθηση, κυρίως σε ηλικιωμένους ασθενείς, με μικρούς όγκους και ήπια συμπτωματολογία. Πλήρης εξαίρεση της βλάβης συνήθως συνηγορεί υπέρ πλήρους ίασης.
- ΕΠΙΔΕΡΜΟΕΙΔΕΙΣ, ΔΕΡΜΟΕΙΔΕΙΣ ΚΥΣΤΕΙΣ
Πρόκειται ουσιαστικά για συγγενείς αναπτυξιακές διαταραχές που δημιουργούνται κατά την διάρκεια της εμβρυογένεσης. Αποτελούν ανωμαλίες του εξωδέρματος
ΕΠΙΔΕΡΜΟΕΙΔΕΙΣ ΚΥΣΤΕΙΣ
Οι επιδερμοειδείς κύστεις είναι καλοήθεις, βραδέως εξελισσόμενοι όγκοι, που μπορεί να εμφανιστούν ενδοκρανιακά ή στη σπονδυλική στήλη. Απαντώνται σε συχνότητα 0,2-1,8% επί του συνόλου των ενδοκρανιακών όγκων και συνήθως εντοπίζονται στη γεφυροπαρεγκεφαλική γωνία ή παραεφιππιακά. Εμφανίζονται κατά μέσο όρο στην ηλικία των 40 ετών και συνήθως εκδηλώνονται με αταξία, ζάλη και κλινικά σύνδρομα ανάλογα με τις εμπλεκόμενες εγκεφαλικές συζυγίες. Ρήξη της κύστης προεγχειρητικά μπορεί να εκδηλωθεί με εικόνα οξείας, άσηπτης μηνιγγίτιδας. Η μέθοδος εκλογής για τη διάγνωση είναι η μαγνητική τομογραφία εγκεφάλου ( MRI). Οι ακολουθίες διάχυσης, βοηθούν στη διαφορική διάγνωση τους από τις αραχνοειδείς κύστεις. Απεικονιστικά συνήθως δεν παρατηρούμε περιεστιακό οίδημα, ακόμη και σε ευμεγέθεις βλάβες. Σπάνια προσλαμβάνουν παραμαγνητική ουσία. Η θεραπεία είναι η χειρουργική, με ιδιαίτερες τεχνικές δυσκολίες, λόγω πολλαπλών συμφύσεων της κύστης με τους παρακείμενους ιστούς. Προ ή περιεγχειρητική ρήξη αυξάνει την πιθανότητα εμφάνισης υδροκεφάλου, για τον οποίο απαιτείται τοποθέτηση μόνιμης παροχέτευσης εγκεφαλονωτιαίου υγρού
ΔΕΡΜΟΕΙΔΕΙΣ ΚΥΣΤΕΙΣ
Οι δερμοειδείς κύστεις αποτελούν καλοήθεις συγγενείς εξεργασίες. Η διαφορά τους από τις επιδερμοειδείς έγκειται στο περιεχόμενο τους. Οι δερμοειδείς περιέχουν τρίχες και αδένες, ενώ οι επιδερμοειδείς περιέχουν κερατίνη και νεκρωμένα επιθηλιακά κύτταρα. Η συχνότητα εμφάνισης τους ανέρχεται στο 0,04-0,6% επί του συνόλου των ενδοκρανιακών όγκων. Τοπογραφικά εντοπίζονται κατά κύριο λόγο στη μέση γραμμή και εμφανίζονται σε μικρότερης ηλικίας ασθενείς από αυτούς με επιδερμοειδείς κύστεις. Η μέση ηλικία διάγνωσης είναι τα 15 έτη. Συχνά συνυπάρχουν με το σύνδρομο Klippel Feil. Είναι περισσότερο συμπαγείς ως προς τη σύσταση από τις επιδερμοειδείς κύστεις με αποτέλεσμα να προκαλούν εντονότερα χωροκατακτητικά φαινόμενα. Η ρήξη τους μπορεί να προκαλέσει χημική μηνιγγίτιδα και ή υδροκέφαλο. Η θεραπεία είναι χειρουργική και συνήθως είναι ευκολότερη συγκριτικά με την χειρουργική εξαίρεση των επιδερμοειδών κύστεων και αυτό λόγω της συμπαγούς σύστασης τους.
ΟΓΚΟΙ ΤΟΥ ΟΠΙΣΘΙΟΥ ΚΡΑΝΙΑΚΟΥ ΒΟΘΡΟΥ
Το ενδοκράνιο εμφανίζει τρείς βόθρους, τον πρόσθιο, τον μέσο και τον οπίσθιο. Ο οπίσθιος κρανιακός βόθρος είναι ο μεγαλύτερος , πολύ καλά προστατευμένος και βρίσκεται στο χαμηλότερο επίπεδο. Συνιστά μια σημαντική ανατομική οντότητα του ενδοκρανίου χώρου, λόγω των ζωτικών δομών που φιλοξενεί. Φιλοξενεί την παρεγκεφαλίδα, τη γέφυρα, τον προμήκη μυελό, τις σπονδυλικές αρτηρίες και τη βασική και από τις εγκεφαλικές συζυγίες την 4η έως την 12η. Από τα δομικά στοιχεία που συνθέτουν τις ανατομικές δομές του οπισθίου εγκεφαλικού βόθρου, είναι δυνατόν να αναπτυχθεί ένα ευρύ φάσμα νεοπλασματικών εξεργασιώ, αναλόγων αυτών που εμφανίζονται υπερσκηνιδιακά, με μικρές διαφοροποιήσεις όσον αφορά τη συχνότητα και την ηλικία εμφάνισης. Ένα μεγάλο ποσοστό των όγκων της παιδικής ηλικίας που κυμαίνεται μεταξύ 54-70%, εδράζεται στον οπίσθιο κρανιακό βόθρο με συχνότερη εντόπιση την 4η κοιλία σε παιδιά κάτω των 13 ετών. Το ποσοστό αυτό στους ενήλικες κυμαίνεται μεταξύ 15-20%. Μεγαλύτερη συχνότητα εμφάνισης έχουν τα μυελοβλαστώματα, τα αστροκυτώματα της παρεγκεφαλίδας, τα γλοιώματα του στελέχους και τα επενδυμώματα. Ολιγότερο συχνά εμφανίζονται τα θηλώματα, γερμινώματα, δερμοειδή, τα μηνιγγιώματα και τα σβαννώματα. Οι μεταστατικοί όγκοι δεν είναι σπάνιοι. Στους ενήλικες το ποσοστό των όγκων αυτών ανέρχεται στο 5% των όγκων του οπίσθιου κρανιακού βόθρου. Για καθαρά πρακτικούς λόγους διακρίνονται με βάση την εντόπιση του, σε όγκους της παρεγκεφαλίδας , όγκους του στελέχους- 4ης κοιλίας και στους εξωπαρεγχυματικούς όπου υπάγονται οι όγκοι της γεφυροπαρεγκεφαλικής γωνίας, του αποκλίματος, σκηνιδίου και της κυρτότητας. Περισσότεροι από το 80% των όγκων του οπισθίου κρανιακού βόθρου αναπτύσσονται στην 4η κοιλία και τα ημισφαίρια της παρεγκεφαλίδας. Στην περιοχή αυτή ανευρίσκονται επίσης και υπερσκηνιδιακοί όγκοι ή όγκοι του νωτιαίου μυελού που επεκτείνονται εκεί μέσω του υδραγωγού ή του ινιακού τρήματος. Η κλινική τους εκδήλωση, είναι σχεδόν ίδια σε ενήλικες και παιδιά. Είναι συνάρτηση των μορφολογικών χαρακτηριστικών του όγκου( εντόπισης, μεγέθουςρυθμού ανάπτυξης και επιθετικότητας, και της σχέσης του με τις παρακείμενες ανατομικές δομές). Είναι αποτέλεσμα διήθησης, πίεσης, απώθησης των ημισφαιρίων της παρεγκεφαλίδας, του στελέχους, απόφραξης ή δυσχέρειας της κυκλοφορίας του εγκεφαλονωτιαίου υγρού, διαταραχής ή δυσλειτουργίας των κρανιακών νεύρων. Η κεφαλαλγία, συνεχής ή διαλείπουσα είναι το πιο συχνό σύμπτωμα. Είναι πιο έντονη το πρωί ή μετά από κατάκλιση.Είναι αποτέλεσμα αύξησης της ενδοκρανίου πιέσεως. Ο έμετος είναι συνήθως βίαιος, ρουκετοειδής και παρατηρείται τις πρωινές ώρες. Είναι αποτέλεσμα αύξησης της ενδοκρανίου πιέσεως ή ερεθισμού του πυρήνος του πνευμονογαστρικού στον προμήκη. Ο στραβισμός ή η διπλωπία είναι αποτέλεσμα βλάβης ή πίεσης του πυρήνος του απαγωγού νεύρου. Η κλινική τριάδατης αυξημένης ενδοκράνιας πίεσης περιλαμβάνει κεφαλαλγία, έμετο και διαταραχές όρασης. Σταδιακά εγκαθίσταται και διαταραχή του επιπέδου συνείδησης. Ιδιαίτερη προσοχή πρέπει να δίδεται στα παιδιά τα οποία είναι δυνατόν να εκδηλώσουν μια μεγάλη ποικιλία συμπτωμάτων από τα πιο απλά έως τα πλέον σύνθετα. Ήπια κεφαλαλγία και πρωινός έμετος είναι χαρακτηριστικά συμπτώματα όγκων που εδράζονται στην 4η κοιλία ( μυελοβλαστώματα, επενδυμώματα). Ευερεθιστότητα ή αλλαγή συμπεριφοράς ή στις συνληθειες του παιδιού ( δεν θέλει να παίξει, να αθληθεί) μπορεί να σημαίνουν την παρουσία εξεργασίας στον οπίσθιο κρανιακό βόθρο. Η προσβολή των κρανιακών νεύρων και κυρίως από την 5η έως την 12η είναι χαρακτηριστικά παρουσίας εξωπαρεγχυματικής εξεργασίας ( μηνιγγιώματος, σβαννώματος) στη γεφυροπαρε-γκεφαλιδική γωνία. Προσβολή των πυραμιδικών δεματίων έχει σαν συνέπεια την εμφάνιση ημιπάρεσης.
Η διάγνωση γίνεται με το ιστορικό, την κλινική εξέταση και τον συνήθη νευροακτινολογικό έλεγχο, ο οποίος περιλαμβάνει, τις απλές ακτινογραφίες, την αξονική τομογραφία εγκεφάλου και την μαγνητική τομογραφία. Η αγγειογραφία μπορεί να συμπληρώσειτον έλεγχο αν υπάρχει υπόνοια αγγειοβριθούς όγκου αλλά και για να ληφθούν πληροφορίες σχετικά με την αιμάτωση της εξεργασίας αλλά και την πιθανή παρεκτόπιση ή ενσωμάτωση μεγάλων αγγειακών στελεχών στη μάζα του όγκου. Η προσεκτική μελέτη της απεικόνισης είναι το κλειδί στη διάγνωση των όγκων του οπισθίου κρανιακού βόθρου. Με τις σύγχρονες τεχνικές οι όγκοι αυτοί μπορούν να διαγνωσθούν πάρα πολύ έγκαιρα, στα αρχικά στάδια της νόσου, αλλά και με ακρίβεια. Η αξονική τομογραφία, χωρίς και με έγχυση σκιαγραφικού, αλλά και σε τρισδιάστατη ανασύνθεση, μπορεί να αποκαλύψει τον όγκο αλλά και τη φύση του σε ποσοστό μεγαλύτερο του 90% τω ασθενών με εξεργασία στον οπίσθιο κρανιακό βόθρο. Εκτός από την ύπαρξη του όγκου η αξονική τομογραφία μπορεί να δώσει πληροφορίες σχετικά με το μέγεθος, το σχήμα, την απώθηση ή μη δομών, την διάβρωση οστών, την ύπαρξη επασβεστώσεων, νεκρώσεων κλπ.
Η μαγνητική τομογραφία συνιστά την εξέταση εκλογής, τόσο για την διάγνωση όσο και για τον ακριβή σχεδιασμό της χειρουργικής επέμβασης. Με τη δυνατότητα για απεικόνιση σε πολλαπλά επίπεδα, χωρίς παραμόρφωση ή παράσιτα, η νευροανατομική απεικόνιση του οπισθίου κρανιακού βόθρου είναι λεπτομερής και η διάγνωση ακριβής και ασφαλής. Υπερτερεί της αξονικής τομογραφίας όσον αφορά την ευαισθησία στην ανεύρεση βλαβών, τον καθορισμό της μετατόπισης φυσιολογικών δομών, την ακριβή έκταση της παθολογικής διεργασίας, της αγγείωσηςκαι αιμάτωσης του όγκου, στοιχεία απαραίτητα για την επιλογή και τον σχεδιασμό μιας πιθανής χειρουργικής παρέμβασης.
ΕΙΔΙΚΟΙ ΟΓΚΟΙ
ΠιΛΟΚΥΤΤΑΡΙΚΟ ΑΣΤΡΟΚΥΤΤΩΜΑ Τα αστροκυττώματα αποτελούν το 10-20% των πρωτοπαθών νεοπλασμάτων του κεντρικού νευρικού συστήματος στα απιδιά και το 30-40% των όγκων του οπισθίου κρανιακού βόθρου. Εμφανίζονται κυρίως προς το τέλος της πρώτης δεκαετίας με δεύτερη έξαρση κοντά στα 20 έτη. Σε ποσοστό περίπου 20% εντοπίζονται στο στέλεχος. Διαφοροποίηση ανάμεσα στα δύο φύλα δεν υπάρχει. Τα συμπτώματα και σημεία είναι αποτέλεσμα πίεσης, απώθησης δομών του οπισθίου κρανιακού βόθρου ή απόφραξης των οδών του εγκεφαλονωτιαίου υγρού.Η κεφαλαλγία , ο έμετος και η αταξία συγκαταλέγονται μεταξύ των κυριοτέρων.
Τα πιλοκυτταρικά αστροκυττώματα είναι καλά περιγεγραμμένοι όγκοι, με συνοδό μεγάλη κύστη όπου το συμπαγές τμήμα προβάλει ως όζος μέσα στο κυστικό. Στην αξονική τομογραφία απεικονίζεται ως καλά περιγεγραμμένη μάζα με μετρίου βαθμού οίδημα. Επασβεστώσεις είναι δυνατόν να υπάρχουν σε ποσοστό περίπου 10%. Στην μαγνητική τομογραφία το κυστικό τμήμα έχει ίδιας έντασης σήμα με το εγκεφαλονωτιαίο υγρό ενώ το συμπαγές εμφανίζεται με σήμα ίσης ή χαμηλής έντασης σήμα στην Τ1-W1 ακολουθία και υψηλής έντασης σήμα στην Τ2-W1 ακολουθία. Η διαφορική διάγνωση θα γίνει από αστροκύττωμα υψηλότερης κακοήθειας, αιμαγγειοβλαστώματος, μυελοβλαστώματος και επενδυμώματος.
Η χειρουργική εξαίρεση είναι η θεραπεία εκλογής. Η ακτινοθεραπεία και ή χημειοθεραπεία μπορούν να χρησιμοποιηθούν ως εναλλακτικές / συμπληρωματικές θεραπευτικές μέθοδοι σε μη ολική εξαίρεση του όγκου. Επίσης μπορούν να χρησιμοποιηθούν σε αλλαγή των ακτινολογικών χαρακτηριστικών σε σειρά μαγνητικής παρακολούθησης.
Γλοιώματα Στελέχους
Χαρακτηρίζονται ως μια ετερογενή ομάδα νεοπλασμάτων, που αναπτύσσονται αργά και είναι δυνατόν να εμφανιστούν σε όλες τις ηλικίες, αν και το 75% των ασθενών με γλοίωμα στελέχους είναι μικρότεροι των 20 ετών κατά την στγμή της διάγνωσης. Η μεγαλύτερη παρατηρείται σε παιδιά ηλικίας μεταξύ 5 και 10 ετών. Εντοπίζονται συνήθως στη γέφυρα ( 30% των όγκων του οπισθίου κρανιακού βόθρου στα παιδιά) και λιγότερο συχνά στον προμήκη και τον μεσεγκέφαλο. Τα συμπτώματα και σημεία είναι αποτέλεσμα προσβολής των πυραμιδικών δεματίων , των κρανιακών νεύρων (VI-VII)και αυξημένης ενδοκράνιας πίεσης. Η μαγνητική τομογραφία εγκεφάλου είναι η εξέταση εκλογής για την εκτίμηση των ορίων της βλάβης και τον καθορισμό της διάχυτης ή περιγεγραμμένης μορφή της. Διαφορική διάγνωση θα γίνει από εγκεφαλίτιδα στελέχους, λευχαιμία-λέμφωμα, απομυελυνωτική νόσο, καλοήθη στένωση του υδραγωγού και κυστική εξεργασία του κωναρίου. Η στερεοτακτική βιοψία για επιβεβαίωση της ακτινολογικής διάγνωσης δεν κρίνεται απαραίτητη.
Η θεραπεία συνιστάται στην τοποθέτηση παροχέτευσης συστήματος αν υπάρχει διάταση του κοιλιακού συστήματος, παρακολούθηση με επαναληπτική μαγνητική τομογραφία εγκεφάλου και σε ενδείξεις για αύξηση του μεγέθους πιθανή στερεοτακτική βιοψία και ακτινοθεραπεία. Σε καλά περιγεγραμμένα γλοιώματα συνιστάται η εκτομή τους. Για πιθανό υπόλειμμα συνιστάται ακτινοθεραπεία.
Μυελοβλάστωμα
Είναι κακοήθης όγκος και είναι ο πιο συχνός όγκος του οπισθίου κρανιακού βόθρου στην παιδική ηλικία. Συνιστά το 25-30% των ενδοκρανιακών όγκων στους ενήλικες ή στα παιδιά, με τη μεγαλύτερη συχνότητα εμφάνισης στην πρώτη δεκαετία. Το 40% περίπου των ασθενών με μυελοβλάστωμα παρουσιάζουν διασπορά του όγκου ή μονήρη μετάσταση στο κεντρικό νευρικό σύστημα μέσω των οδών του εγκεφαλονωτιαίου υγρού κατά την διάγνωση. Οι συστηματικές μεταστάσεις , αν και είναι σπάνιες, είναι δυνατόν να συμβούν ( οστά, λεμφαδένες, πνεύμονες). Μέσω της κοιλιοπεριτοναϊκής παροχέτευσης μεθίστανται στην περιτοναϊκή κοιλότητα. Η διάρκεια των συμπτωμάτων είναι μικρότερη αυτή που παρατηρείται στα αστροκυττώματα. Τυπικά εκδηλώνονται με εμετό, κεφαλαλγία και αστάθεια. Ο πρωινός έμετος,χαρακτηριστικός σε όγκους της μέσης γραμμής, παρατηρείται για διάστημα πριν τη διάγνωση. Απόφραξη των οδών της κυκλοφορίας του εγκεφαλονωτιαίου υγρού συνεπάγεται την εμφάνιση όλων των συμπτωμάτων και σημείων της αυξημένης ενδοκράνιας πίεσης.
Στην αξονική τομογραφία εμφανίζονται ως υπέρπυκνες ανομοιογενείς μάζες της μέσης γραμμής, με επασβεστώσεις σε ποσοστό 10-20%, κυστική εκφύλιση ή νεκρώσεις και στην μαγνητική τομογραφία εγκεφάλου ως μάζα ίσης ή ελαφρά υψηλής έντασης σήματος στην Τ1W1 και ίσης ή χαμηλής έντασης σήματος στην Τ2W1.
Η διαφορική διάγνωση θα γίνει από άλλες μάζες της μέσης γραμμής όπως τα επενδύμωμα, θήλωμα, αστροκύττωμα, αιμαγγειοβλάστωμα και μεταστάσεις.
Η χειρουργική εξαίρεση του όγκου είναι η θεραπεία εκλογής. Η ακτινοθεραπεία και χημειοθεραπεία συνιστώνται. Η ακτινοθεραπεία σε όλο το μήκος του νευράξονα συνιστάται λόγω της τάσης του για επέκταση μέσω αυτού. Η μέση επιβίωση σε πλήρη εξαίρεση είναι 5 έτη. Σε απουσία μεταστάσεων στην σπονδυλική στήλη η πρόγνωση είναι καλύτερη σε μεγαλύτερο ποσοστό ασθενών.
Επενδύμωμα
Συνιστούν το 10-20% των όγκων του οπισθίου κρανιακού βόθρου σε ασθενείς νεότερους των 15 ετών με την υψηλότερη συχνότητα να παρατηρείται στα 5 έτη. Μεθίστανται μέσω των οδών του εγκεφαλονωτιαίου υγρού, όπως στα μυελοβλαστώματα, αλλά πάντα κατά μήκος της σπονδυλικής στήλης.
Εκδηλώνονται συνήθως με συμπτώματα και σημεία αυξημένης ενδοκράνιας πίεσης ή υδροκεφάλου (κεφαλαλγία, ναυτία, έμετος, αστάθεια).Ολιγότερο συχνά μιμείται την κλινική εικόνα των όγκων του στελέχους ( παράλυση κρανιακών νεύρων) ή όγκων της γεφυροπαρεγκεφαλιδικής γωνίας ( πάρεση 6ης έως 8ης συζυγίας) ή με διαταραχές της παρεγκεφαλίδας.
Στην αξονική τομογραφία εμφανίζεται ως καλά περιγεγραμμένη μάζα ίσης πυκνότητας με το παρέγχυμα που πληρεί ή απωθεί την 4η κοιλία με απασβεστώσεις (50%) και μικρές κύστεις (15%) και σπάνια αιμορραγικά στοιχεία. Στην μαγνητική τομογραφία εμφανίζεται ως πολυλοβωτή μάζα με ίσης έντασης σήματος στην Τ1W1 ακολουθία και ίσης ή υψηλής έντασης σήματος στην Τ2W1. Ετερογένεια στην απεικόνιση οφείλεται στην ύπαρξη επασβεστώσεων, κύστεων ή και αιμορραγίας. Διήθηση γειτονικών δομών είναι σπάνια. Διαφορική διάγνωση θα γίνει από το μυελοβλάστωμα, αστροκύττωμα, θήλωμα, υποεπενδύμωμα και ενδοκοιλιακή μετάσταση.
Η ολική εξαίρεση της μάζας και η ακτινοβολία είναι η θεραπεία εκλογής. Η χημειοθεραπεία συνιστάται σε περίπτωση υποτροπής ή σε κακοήθεια. Η πρόγνωση είναι συνάρτηση της ριζικής εκτομής, του ιστολογικού τύπου και της ηλικίας του ασθενούς. Πενταετής επιβίωση παρατηρείται στο 60-70% των ενηλίκων ασθενών, ενώ 15-20%στα παιδιά.
Υποεπενδυμώματα
Είναι καλά περιγεγραμμένοι ασυμπτωματικοί όγκοι όζοι στα τοιχώματα της 4ης κοιλίας ( 66-70% των περιστατικών) και άλλων θέσεων του κοιλιακού συστήματος. Ανευρίσκονται τυχαία κατά κανόνα στους ενήλικες ή σε νεκροτομές. Εκδηλώνονται με συμπτώματα και σημεία αυξημένης πίεσης ή αιμορραγίας στη μάζα του όγκου. Τα πιο συχνά είναι κεφαλαλγία, έμετος, νυσταγμός και διαταραχές των κρανιακών νεύρων.
Θεραπεία εκλογής σε συμπτωματικούς όγκους είναι η χειρουργική εκτομή της βλάβης. Για μονήρεις βλάβες η ακτινοθεραπεία- χημειοθεραπεία δεν είναι αποδεδειγμένο ότι προσφέρουν κάτι ουσιαστικό.
Αιμαγγειοβλάστωμα
Είναι καλοήθεις εξεργασίες, καλά περιγεγραμμένες με έντονη αγγειοβρίθεια και αποτελούν το 1-2,5% των ενδοκρανιακών νεοπλασιών. Μετά τις μεταστάσεις είναι οι πιο συχνοί όγκοι του οπισθίου κρανιακού βόθρου στους ενήλικες. Εντοπίζονται κυρίως στην παρεγκεφαλίδα (85%) και σπανιώτερα στον προμήκη (3%), στο νωτιαίο μυελό(10%) και στο εγκεφαλικό παρέγχυμα (2%). Στη μονήρη τους μορφή, σε ποσοστό 10-20%, συνοδεύονται από τη νόσο των Von Hippel-Lindau. Παρουσιάζουν συνήθως κυστικό και συμπαγές τμήμα, με το δεύτερο να προβάλλει μέσα στο κυστικό.
Κλινικά οι ασθενείς παρουσιάζουν ένα μακρύ ιστορικό μέτριας κεφαλαλγίας, αστάθειας, ιλίγγου, ναυτίας και εμέτων. Παρακώλυση της κυκλοφορίας του εγκεφαλονωτιαίου υγρού ή αιμορραγίας του όγκου είναι δυνατόν να προκαλέσουν την εμφάνιση συμπτωμάτων και σημείων οξείας υδροκεφαλίας. Διαφορική διάγνωση θα γίνει από μονήρεις μεταστάσεις ,και πιλοκυτταρικό αστροκύττωμα. Η εξαίρεση του συμπαγούς τμήματος και παροχέτευση του κυστικού είναι ο στόχος της χειρουργικής θεραπείας. Ο προεγχειρητικός εμβολισμός μπορεί να συμβάλει σημαντικά στην αναίμακτη αφαίρεση του όγκου.
Θηλώματα
Σπάνιοι όγκοι από το χοριοειδές πλέγμα της 4ης κοιλίας. Μπορεί να είναι καλοήθεις και μπορούν να αφαιρεθούν εξ ολοκλήρου ή κακοήθη με διήθηση ιστών ή διάχυτη διασπορά μέσω των οδών του εγκεφαλονωτιαίου υγρού. Η ριζική εξαίρεση στις καλοήθεις μορφές, είναι η θεραπεία εκλογής. Η ακτινοβολία και η χημειοθεραπεία σε ατελείς εξαιρέσεις ή σε κακοήθεις μορφές δεν αποδείχθηκε ότι προσφέρουν κάτι ουσιαστικό.
Μηνιγγιώματα
Τα μηνιγγιώματα του οπισθίου κρανιακού βόθρου συνιστούν ποσοστό μικρότερο του 10% του συνόλου των ενδοκρανιακών μηνιγγιωμάτων . Είναι οι δεύτεροι σε συχνότητα μετά τα νευρινώματα. Εξορμώνται από τη σκληρά μήνιγγα που καλύπτει τον οπισθίο κρανιακό βόθρο και το σκηνίδιο κυρίως σε περιοχές που έχουν στενή σχέση με τους φλεβώδεις κόλπους. Η γεφυροπαρεγκεφαλιδική γωνία είναι η συχνότερη περιοχή ανάπτυξης και ακολουθούν το σκηνίδιο και η κυρτότητα της παρεγκεφαλίδας.
Συνήθως είναι ασυμπτωματικά μέχρι το μέγεθος τους να γίνει αρκετά μεγάλο. Τα συμπτώματα και σημεία είναι αποτέλεσμα πίεσης του στελέχους, της παρεγκεφαλίδας, προσβολή των κρανιακών νεύρων και της δυσχέρειας της κυκλοφορίας του εγκεφαλονωτιαίου υγρού. Η κεφαλαλγία, η αστάθεια και οι διαταραχές από τα κρανιακά νεύρα είναι τα πιο συχνά και ακολουθούν το άλγος του προσώπου, η έκπτωση ακοής και πυραμιδική συνδρομή.
Η αξονική τομογραφία, η μαγνητική τομογραφία και η αγγειογραφία είναι απαραίτητα για τον σχεδιασμό της χειρουργικής εξαίρεσης που είναι η θεραπεία εκλογής. Η λεπτομερής μελέτη της αγγείωσης του όγκου και η παράπλευρη κυκλοφορία είναι απαραίτητα για πιθανό ενδαγγειακό εμβολισμό. Συγκρινόμενα με τα σβανώμαρτα είναι πιο μεγάλα με ημισφαιρικό σχήμα και έχουν ευρεία βάση. Στην περιοχή πρόσφυσης είναι δυνατόν να υπάρχουν επασβεστώσεις και σπάνια επεκτείνονται στον έσω ακουστικό πόρο. Το σημείο της ουράς στην μαγνητική τομογραφία δεν είναι παθογνωμονικό του μηνιγγιώματος.
Σβαννώματα- Νευρινώματα Ακουστικού.
Τα σβαννώματα είναι μη διηθητικοί όγκοι που αναπτύσσονται αργά και προέρχονται από τα κύτταρα του Schwann. Τα σβαννώματα του αιθουσαίου είναι οι πιο συχνοί όγκοι της γεφυροπαρεγκεφαλιδικής γωνίας και συνιστούν το 75-80% των όγκων της περιοχής. Ανευρίσκονται συνήθως στην 5η και 6η δεκαετία. Συνήθως εντοπίζονται μονόπλευρα και σε ποσοστό 5% αμφοτερόπλευρα.
Η έκπτωση ακοής, οι εμβοές, ο ίλιγγος και η αστάθεια είναι τα πρώιμα συμπτώματα. Συμπτώματα και σημεία αυξημένης ενδοκράνιας πίεσης είναι δυνατόν να εμφανισθούν σε μεγάλου μεγέθους νευρινώματα. Η μαγνητική τομογραφία είναι η εξέταση εκλογής για τη διάγνωση και το σχεδιασμό της χειρουργικής παρέμβασης. Εμφανίζονται ως μάζες χαμηλής έντασης σήματος στην Τ1W1 και ως ετερογενής υψηλής έντασης σήματος στην Τ2W1. Παρατηρείται επέκταση στον έσω ακουστικό πόρο και χαρακτηριστική είναι η διεύρυνση του στην απεικόνιση των οστών στην αξονική τομογραφία.
Επιδερμοειδή
Είναι καλοήθεις σπάνιοι όγκοι με βραδεία ανάπτυξη, που εμφανίζονται στους ενήλικες. Συνιστούν το 0,2-1% των ενδοκρανιακών όγκων και το 5% των όγκων της γεφυροπαρεγκε- φαλιδικής γωνίας. Το 45% των ενδοκρανιακών επιδερμοειδών εντοπίζονται στην γεφυρο- παρεγκεφαλιδική γωνία. Εκδηλώνονται με συμπτώματα και σημεία δυσλειτουργίας των κρανιακών νεύρων ή πίεσης του στελέχους ( άλγος στο πρόσωπο, διπλωπία, υπαισθησία, πάρεση προσωπικού). Στην αξονική τομογραφία εμφανίζεται ως υπόπυκνη μάζα με πιθανές επασβεστώσεις και στην μαγνητική τομογραφία με σήμα ίσης ή ελαφρά μεγαλύτερης έντασης σήματος με αυτή του εγκεφαλονωτιαίου. Η ολική εξαίρεση είναι η θεραπεία εκλογής. Μερικές φορές δεν είναι δυνατή λόγω ισχυρών συμφύσεων με το στέλεχος.
Μεταστάσεις
Κακοήθεις όγκοι, με κακή πρόγνωση, που εμφανίζονται ως μονήρεις ή πολλαπλές εστίες. Εντοπίζονται κυρίως στα ημισφαίρια της παρεγκεφαλίδας και λιγότερο συχνά στο στέλεχος και στους υπαραχνοειδείς χώροους. Η διάγνωση είναι εύκολη σε πολλαπλές εντοπίσεις. Το μεγαλύτερο ποσοστό προέρχεται από τον πνεύμονα (50%) και ακολουθεί ο μαστός (20%) και το μελάνωμα (10%). Συμπτώματα και σημεία εμφανίζονται σχετικά πρώιμα όταν εμπλέκονται εγκεφαλικές συζυγίες και καθυστερημένα όταν η εντόπιση είναι στα ημισφαίρια της παρεγκεφαλίδας. Όταν εκδηλώνονται με συμπτώματα και σημεία οξείας αποφρακτικής υδροκεφαλίας απαιτείται άμεση χειρουργική αντιμετώπιση. Η εξαίρεση της βλάβης είναι η θεραπεία εκλογής . Ακτινοθεραπεία ( στοχευμένη ή ολική) ενδείκνυται σε μονήρεις ή πολλαπλές ή ως συνοδός σε μερική εξαίρεση.
ΑΝΤΙΜΕΤΩΠΙΣΗ
Η χειρουργική εξαίρεση είναι η θεραπεία εκλογής για τους όγκους του οπισθίου κρανιακού βόθρου. Παρόλη την πρόοδο στη νευροδιάγνωση, μικροχειρουργική , τη βελτίωση παλαιών τεχνικών ή προσπελάσεων, η χειρουργική τους αντιμετώπιση είναι πρόκληση για τους νευροχειρουργούς.
Η θέση του ασθενούς και η επιλογή της κατάλληλης προσπέλαση είναι ουσιαστικά. Οι θέσεις που είναι σήμερα σε εφαρμογή και είναι ευρέως αποδεκτές είναι η πρηνής, η ύπτια με πλάγια στροφή της κεφαλής έως και 90ο, η καθιστή ή ημικαθιστή, η πλάγια και η park bench. Για την κάθε μια έχουν περιγραφεί ενδείξεις, αντενδείξεις, καθώς επίσης και επιπλοκές. Η αερώδης εμβολή είναι η κύρια διεγχειρητική επιπλοκή σε ασθενείς που είναι σε καθιστή ή ημικαθιστή θέση και προλαμβάνεται ή αντιμετωπίζεται αν ληφθούν τα κατάλληλα μέτρα( αιμοστατικό κερί, συνεχής έκπλυση με φυσιολογικό ορρό κλπ). Η επιλογή της κατάλληλης θέσης και προσπέλασης θα εξαρτηθεί από τη λεπτομερή μελέτη των νευροακτινολογικών εξετάσεων, τη σωματικά διάπλαση του ασθενούς και την εμπειρία του νευροχειρουργού.
Η προεγχειρητική τοποθέτηση κοιλιοπεριτοναϊκής ή εξωτερικής παροχέτευσης εξαρτάται από την κλινική εικόνα του ασθενούς, τη θέση και το μέγεθος του όγκου, καθώς επίσης και από το χρονικό διάστημα μεταξύ διάγνωσης και διενέργειας της χειρουργικής επέμβασης για την εξαίρεση της βλάβης. Η έγκαιρη επέμβαση δεν απαιτεί κατά κανόνα και την τοποθέτηση παροχετευτικού συστήματος. Σε οξεία αποφρακτική υδροκεφαλία είναι επιβεβλημένη. Δεν πρέπει να διαφεύγει το γεγονός ότι υπάρχουν όγκοι του οπισθίου κρανιακού βόθρου , όπως το μυελοβλάστωμα, επενδύμωμα και το αστροκύττωμα, που μεθίστανται με την κυκλοφορία του εγκεφαλονωτιαίου υγρού. Η κοιλιοπεριτοναϊκή παροχέτευση συνιστά οδό μετάστασης των όγκων αυτών στην περιτοναϊκή κοιλότητα.
Η χρήση νευροπαρακολούθησης και νευροπλοήγησης διεγχειρητικά, θεωρείται πλέον απαραίτητη και συμβάλουν στην ασφαλή αλλά και ριζικότερη εξαίρεση των όγκων της περιοχής αυτής και κυρίως αυτών που έρχονται σε άμεση σχέση με το στέλεχος και τις εγκεφαλικές συζυγίες που αναδύονται από αυτό. Η ανατομική και λειτουργική ιδιαιτερότητα της περιοχής επιβάλει την υφολική ή μερική εξαίρεση της βλάβης, στις περιπτώσεις που απειλείται η ζωή του ασθενούς.
ΕΠΙΠΛΟΚΕΣ
Η χειρουργική των όγκων του οπισθίου κρανιακού βόθρου συνοδεύεται πό σημαντικό αριθμό επιπλοκών, που σχετίζονται με την φύση της βλάβης ( το μέγεθος, τη θέση τον ιστολογικό τύπο), τη χειρουργική προσπέλαση και τεχνική, την προεγχειρητική νευρολογική εικόνα αλλά και την εν γένει κλινική εικόνα του ασθενούς .Οι κυριότερες επιπλοκές είναι, η αιμορραγία, το οίδημα εγκεφάλου, η οξεία υδροκεφαλία, η δυσλειτουργία των κατώτερων εγκεφαλικών συζυγιών, ο τραυματισμός του στελέχους, ισχαιμία ή έμφρακτο στελέχους ή παρεγκεφαλίδος, μηνιγγίτις, εκροή εγκεφαλονωτιαίου υγρού, μόλυνση τραύματος ή διάσπαση αυτού. Ο καλός προεγχειρητικός σχεδιασμός, οι προσεκτικοί χειρισμοί και η καλή μετεγχειρητική παρακολούθηση συμβάλουν σημαντικά στην έγκαιρη διάγνωση και αντιμετώπιση τους.
